Por seforutil.com | Publicado em 19 de janeiro de 2024
Atualizado em 17 de janeiro de 2026
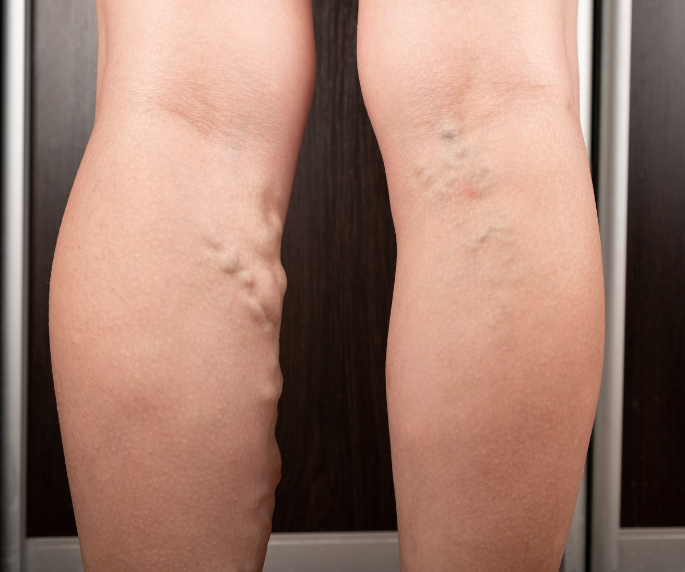
Conheça os principais aspectos da trombose venosa profunda. Aprenda sobre prevenção, tratamento e cuidados para manter sua saúde vascular em dia.
O que é trombose venosa profunda?
Trombose venosa profunda (TVP) é um coágulo sanguíneo que se desenvolve dentro de uma veia profunda do corpo, geralmente na perna. Os coágulos sanguíneos que se desenvolvem numa veia também são conhecidos como trombose venosa. A TVP geralmente ocorre em uma veia profunda da perna, uma veia maior que atravessa os músculos da panturrilha e da coxa. Também pode ocorrer na pélvis ou no abdômen. Pode causar dor e inchaço nas pernas e levar a complicações como embolia pulmonar. TVP e embolia pulmonar juntas são conhecidas como tromboembolismo venoso (TEV).
Sintomas de TVP
Em alguns casos, pode não haver sintomas de TVP. Se ocorrerem sintomas, eles podem incluir:
▪ Dor, inchaço e sensibilidade em uma das pernas (geralmente na panturrilha ou na coxa).
▪ Uma forte dor na área afetada.
▪ Pele quente na área do coágulo.
▪ Pele vermelha, especialmente na parte de trás da perna, abaixo do joelho.
A TVP geralmente (embora nem sempre) afeta uma perna. A dor pode piorar quando você dobra o pé em direção ao joelho. Ligue ou vá ao pronto-socorro se tiver sintomas de TVP como:
▪ Dor e inchaço da perna, juntamente com falta de ar ou dor no peito.
Embolia pulmonar
Esta é uma condição grave que ocorre quando um pedaço de coágulo sanguíneo se rompe na corrente sanguínea. Isso então bloqueia um dos vasos sanguíneos dos pulmões, impedindo que o sangue os alcance. Se não for tratada, cerca de 1 em cada 10 pessoas com TVP desenvolverá embolia pulmonar.
A embolia pulmonar é uma condição muito grave que causa:
▪ Falta de ar: que pode surgir gradualmente ou repentinamente.
▪ Dor no peito: que pode piorar quando você inspira.
▪ Colapso repentino.
Tanto a TVP como a embolia pulmonar necessitam de investigação e tratamento urgentes. Procure atendimento médico imediato se sentir dor, inchaço e sensibilidade na perna e desenvolver falta de ar e dor no peito.
Causas de TVP
Qualquer pessoa pode desenvolver TVP, mas ela se torna mais comum após os 40 anos. Além da idade, existem também alguns outros fatores de risco, incluindo:
▪ Ter histórico de TVP ou embolia pulmonar.
▪ Ter um histórico familiar de coágulos sanguíneos.
▪ Ficar inativo por longos períodos, como após uma operação ou durante uma longa viagem.
▪ Danos nos vasos sanguíneos, uma parede danificada dos vasos sanguíneos pode resultar na formação de um coágulo sanguíneo.
▪ Ter certas condições ou tratamentos que fazem com que o sangue coagule mais facilmente do que o normal, como câncer (incluindo tratamento de quimioterapia e radioterapia), doenças cardíacas e pulmonares, trombofilia e síndrome de Hughes.
▪ Estar grávida, o seu sangue também coagula mais facilmente durante a gravidez.
▪ Estar com sobrepeso ou obesidade.
A pílula anticoncepcional combinada e a terapia de reposição hormonal (TRH) contêm o hormônio feminino estrogênio, que faz com que o sangue coagule mais facilmente. Se você estiver tomando algum desses medicamentos, o risco de desenvolver TVP aumenta ligeiramente.
Diagnosticando TVP
Consulte o seu médico o mais rápido possível se achar que pode ter TVP, por exemplo, se tiver dor, inchaço e forte dor na perna. Eles farão perguntas sobre seus sintomas e histórico médico.
Teste de dímero D
Pode ser difícil diagnosticar TVP apenas pelos sintomas. O seu médico de família pode aconselhar que você faça um exame de sangue especializado chamado teste de dímero D. Este teste detecta pedaços de coágulos sanguíneos que foram decompostos e estão soltos na corrente sanguínea. Quanto maior o número de fragmentos encontrados, maior a probabilidade de você ter um coágulo sanguíneo na veia. No entanto, o teste do dímero D nem sempre é confiável porque os fragmentos de coágulos sanguíneos podem aumentar após uma operação, lesão ou durante a gravidez. Testes adicionais, como ultrassonografia, deverão ser realizados para confirmar a TVP.
Ecografia
Uma ultrassonografia pode ser usada para detectar coágulos nas veias. Um tipo especial de ultrassom chamado ultrassom Doppler também pode ser usado para descobrir a velocidade com que o sangue flui através de um vaso sanguíneo. Isso ajuda os médicos a identificar quando o fluxo sanguíneo está lento ou bloqueado, o que pode ser causado por um coágulo sanguíneo.
Venograma
Um venograma pode ser usado se os resultados de um teste de dímero D e uma ultrassonografia não puderem confirmar o diagnóstico de TVP. Durante um venograma, um líquido chamado corante de contraste é injetado em uma veia do pé. O corante sobe pela perna e pode ser detectado por raios-X, que irá destacar uma lacuna no vaso sanguíneo onde um coágulo está interrompendo o fluxo de sangue.
Tratamento de TVP
O tratamento da TVP geralmente envolve o uso de medicamentos anticoagulantes. Estes reduzem a capacidade de coagulação do sangue e impedem o aumento dos coágulos existentes. Heparina e varfarina são dois tipos de anticoagulantes frequentemente usados para tratar TVP. A heparina geralmente é prescrita primeiro porque atua imediatamente para evitar mais coagulação. Após o tratamento inicial, você também pode precisar tomar varfarina para evitar a formação de outro coágulo sanguíneo.
Vários anticoagulantes, conhecidos como anticoagulantes orais de ação direta (DOACs), também podem ser usados para tratar doenças como TVP. Esses medicamentos incluem rivaroxabana e apixabana e demonstraram ser tão eficazes quanto a heparina e a varfarina, com efeitos colaterais menos graves. Também serão prescritas meias de compressão para usar todos os dias, o que melhorará os sintomas e ajudará a prevenir complicações.
Prevenção de TVP
Se você precisar ir ao hospital para uma cirurgia, um membro da sua equipe médica avaliará o risco de desenvolver um coágulo sanguíneo enquanto você estiver lá. Se você corre o risco de desenvolver TVP, há uma série de coisas que você pode fazer para evitar a ocorrência de um coágulo sanguíneo, antes de ir para o hospital. Isso inclui parar temporariamente de tomar a pílula anticoncepcional combinada e, enquanto estiver no hospital, usar meias de compressão.
Quando você sai do hospital, sua equipe médica também pode fazer algumas recomendações para ajudar a prevenir o retorno da TVP ou o desenvolvimento de complicações. Isso pode incluir:
▪ Não fume.
▪ Comer uma dieta saudável e equilibrada.
▪ Fazendo exercícios regularmente.
▪ Manter um peso saudável ou perder peso se você for obeso.
Não há evidências que sugiram que tomar aspirina reduza o risco de desenvolver TVP. Consulte o seu médico de família antes de embarcar em viagens de longa distância se você corre o risco de contrair uma TVP ou se já teve uma TVP no passado. Ao fazer uma viagem de longa distância (6 horas ou mais) de avião, trem ou carro, você deve tomar medidas para evitar TVP. Beba bastante água, faça exercícios simples para as pernas e faça pausas curtas e regulares para caminhar.
Causas de trombose venosa profunda
A trombose venosa profunda (TVP) às vezes ocorre sem motivo aparente. No entanto, o risco de desenvolver TVP aumenta em certas circunstâncias.
Inatividade
Quando você está inativo, seu sangue tende a se acumular nas partes inferiores do corpo, geralmente na parte inferior das pernas. Geralmente não há motivo para preocupação, porque quando você começa a se mover, o fluxo sanguíneo aumenta e se move uniformemente pelo corpo. No entanto, se não conseguir mover-se durante um longo período de tempo, como após uma operação, devido a uma doença ou lesão, ou durante uma longa viagem, o seu fluxo sanguíneo pode diminuir consideravelmente. Um fluxo sanguíneo lento aumenta as chances de formação de coágulos sanguíneos.
No hospital
Se você precisar ir ao hospital para uma operação ou procedimento, o risco de desenvolver um coágulo sanguíneo aumenta. Isso ocorre porque é mais provável que a TVP ocorra quando você não está bem ou inativo, ou menos ativo do que o normal. Como paciente, o risco de desenvolver TVP depende do tipo de tratamento que você está fazendo.
Você pode estar em risco aumentado de TVP se alguma das seguintes situações se aplicar:
▪ Você está passando por uma operação que leva mais de 90 minutos ou 60 minutos se a operação for na perna, quadril ou abdômen.
▪ Você está sendo operado por uma doença inflamatória ou abdominal, como apendicite.
▪ Você está confinado a uma cama, incapaz de andar ou passando grande parte do dia em uma cama, ou cadeira, por pelo menos três dias.
Você também pode ter risco aumentado de TVP se estiver muito menos ativo do que o normal devido a uma operação ou lesão grave e tiver outros fatores de risco de TVP, como histórico familiar da doença. Ao ser internado no hospital, você será avaliado quanto ao risco de desenvolver um coágulo sanguíneo e, se necessário, receberá tratamento preventivo.
Danos aos vasos sanguíneos
Se a parede de um vaso sanguíneo estiver danificada, ela pode ficar estreitada ou bloqueada, o que pode causar a formação de um coágulo sanguíneo. Os vasos sanguíneos podem ser danificados por lesões como ossos quebrados ou danos musculares graves. Às vezes, os danos aos vasos sanguíneos que ocorrem durante a cirurgia podem causar um coágulo sanguíneo, especialmente em operações na metade inferior do corpo. Condições como vasculite (inflamação dos vasos sanguíneos), varizes e algumas formas de medicamentos, como a quimioterapia, também podem danificar os vasos sanguíneos.
Condições médicas e genéticas
O risco de contrair TVP aumenta se você tiver uma condição que faça com que o sangue coagule mais facilmente do que o normal.
Essas condições incluem:
▪ Câncer: tratamentos contra o câncer, como quimioterapia e radioterapia, podem aumentar ainda mais esse risco.
▪ Doenças cardíacas e doenças pulmonares.
▪ Condições infecciosas, como hepatite.
▪ Condições inflamatórias, como artrite reumatoide.
▪ Trombofilia: uma condição genética em que o sangue tem uma tendência aumentada para coagular.
▪ Síndrome antifosfolípide: um distúrbio do sistema imunológico que causa um risco aumentado de coágulos sanguíneos.
Gravidez
Durante a gravidez, o sangue coagula com mais facilidade. É a maneira que o corpo usa para evitar a perda excessiva de sangue durante o parto. O tromboembolismo venoso (TEV), TVP e embolia pulmonar, afeta cerca de 1 em cada 100.000 mulheres em idade fértil. As TVP também são raras na gravidez, embora as mulheres grávidas tenham até 10 vezes mais probabilidade de desenvolver trombose do que mulheres não grávidas da mesma idade. Um coágulo pode se formar em qualquer fase da gravidez e até 6 semanas após o nascimento. Ter trombofilia (uma condição em que o sangue tem maior tendência a coagular) ou ter um dos pais, ou irmão, ou irmã, que teve trombose, aumenta o risco de desenvolver TVP durante a gravidez.
Outros fatores de risco durante a gravidez incluem:
▪ Ter mais de 35 anos.
▪ Ser obeso (com IMC de 30 ou mais).
▪ Esperando 2 ou mais bebês.
▪ Tendo feito recentemente uma cesariana.
▪ Ficar imóvel por longos períodos de tempo.
▪ Fumar (descubra como parar de fumar).
▪ Tendo varizes graves.
▪ Desidratação.
A heparina de baixo peso molecular (HBPM) é geralmente usada para tratar mulheres grávidas com TVP. A HBPM é um anticoagulante, o que significa que evita o aumento do coágulo sanguíneo. É administrada por injeção e não afeta o desenvolvimento do bebê.
Pílula anticoncepcional e TRH
A pílula anticoncepcional combinada e a terapia de reposição hormonal (TRH) contêm o hormônio feminino estrogênio. O estrogênio faz com que o sangue coagule um pouco mais facilmente do que o normal, então o risco de contrair TVP aumenta ligeiramente. Não há risco aumentado com a pílula anticoncepcional apenas com progestagênio.
Outras causas
O risco de contrair TVP também aumenta se você ou um parente próximo já teve TVP e:
▪ Você está com sobrepeso ou obeso.
▪ Você fuma.
▪ Você está desidratado.
▪ Você tem mais de 60 anos, especialmente se tiver uma condição que restrinja sua mobilidade.
Tratamento de trombose venosa profunda
Se você tiver trombose venosa profunda (TVP), precisará tomar um medicamento chamado anticoagulante.
Anticoagulação
Os medicamentos anticoagulantes evitam o aumento dos coágulos sanguíneos. Eles também podem ajudar a impedir que parte do coágulo sanguíneo se rompa e se aloje em outra parte da corrente sanguínea (uma embolia). Embora sejam frequentemente chamados de medicamentos “afinadores do sangue”, os anticoagulantes, na verdade, não afinam o sangue. Eles alteram as proteínas dentro dele, o que evita a formação de coágulos com tanta facilidade. Heparina e varfarina são dois tipos de anticoagulantes usados para tratar TVP. A heparina geralmente é prescrita primeiro porque atua imediatamente para evitar mais coagulação. Após este tratamento inicial, você também pode precisar tomar varfarina para evitar a formação de outro coágulo sanguíneo.
Heparina
A heparina está disponível em 2 formas diferentes:
▪ Heparina padrão (não fracionada).
▪ Heparina de baixo peso molecular (HBPM).
A heparina padrão (não fracionada) pode ser administrada como:
▪ Uma injeção intravenosa: uma injeção diretamente em uma de suas veias.
▪ Uma infusão intravenosa: onde um gotejamento contínuo de heparina (por meio de uma bomba) é administrado através de um tubo estreito em uma veia do braço (isso deve ser feito no hospital).
▪ Uma injeção subcutânea: uma injeção sob a pele.
A HBPM é geralmente administrada por injeção subcutânea. A dose de heparina padrão (não fracionada) para tratar um coágulo sanguíneo varia significativamente de pessoa para pessoa, portanto a dosagem deve ser cuidadosamente monitorada e ajustada, se necessário. Você pode precisar ficar no hospital por 5 a 10 dias e fazer exames de sangue frequentes para garantir que receberá a dose certa. A HBPM funciona de maneira diferente da heparina padrão. Contém moléculas pequenas, o que significa que seus efeitos são mais confiáveis e você não terá que ficar no hospital e ser monitorado.
Tanto a heparina padrão quanto a HBPM podem causar efeitos colaterais, incluindo:
▪ Erupção cutânea e outras reações alérgicas.
▪ Sangramento.
▪ Enfraquecimento dos ossos se tomado por um longo período de tempo (embora raro com HBPM).
Em casos raros, a heparina também pode causar uma reação extrema que piora os coágulos sanguíneos existentes e causa o desenvolvimento de novos coágulos. Esta reação e o enfraquecimento dos ossos são menos prováveis de ocorrer quando se toma HBPM. Na maioria dos casos, você receberá HBPM porque é mais fácil de usar e causa menos efeitos colaterais.
Varfarina
A varfarina é tomada em comprimidos. Pode ser necessário tomá-lo após o tratamento inicial com heparina para evitar a ocorrência de novos coágulos sanguíneos. O seu médico pode recomendar que você tome varfarina por 3 a 6 meses. Em alguns casos, pode ser necessário tomá-lo por mais tempo, até mesmo para o resto da vida. Tal como acontece com a heparina padrão, os efeitos da varfarina variam de pessoa para pessoa. Você precisará ser monitorado de perto por meio de exames de sangue frequentes para garantir que está tomando a dosagem certa.
Quando você começa a tomar varfarina, pode ser necessário fazer 2 a 3 exames de sangue por semana até que sua dose regular seja decidida. Depois disso, você só precisará fazer um exame de sangue a cada 4 semanas em um ambulatório de anticoagulantes. A varfarina pode ser afetada pela sua dieta, por quaisquer outros medicamentos que você esteja tomando e pelo funcionamento do seu fígado.
Se você estiver tomando varfarina, você deve:
▪ Mantenha sua dieta consistente.
▪ Limitar a quantidade de álcool que você bebe (não mais do que 14 unidades de álcool por semana).
▪ Tome sua dose de varfarina no mesmo horário todos os dias.
▪ Não comece a tomar qualquer outro medicamento sem consultar o seu médico de família, farmacêutico ou especialista em anticoagulantes.
▪ Não tome medicamentos fitoterápicos.
A varfarina não é recomendada para mulheres grávidas que recebem injeções de heparina durante todo o tratamento.
Rivaroxabana
A rivaroxabana é um medicamento recomendado pelo Instituto Nacional de Excelência em Saúde e Cuidados (NICE) como um possível tratamento para adultos com TVP ou para ajudar a prevenir TVP recorrente e embolia pulmonar. A rivaroxabana vem em forma de comprimido. É um tipo de anticoagulante conhecido como anticoagulante oral de ação direta (DOAC). Previne a formação de coágulos sanguíneos, inibindo uma substância chamada fator Xa e restringindo a formação de trombina (uma enzima que ajuda a coagular o sangue). O tratamento geralmente dura 3 meses e envolve tomar rivaroxabana duas vezes ao dia durante os primeiros 21 dias e depois uma vez ao dia até o final do tratamento.
Apixabana
O NICE também recomenda apixabana como possível método de tratamento e prevenção de TVP e embolia pulmonar. Assim como a rivaroxabana, a apixabana é um DOAC tomado por via oral na forma de comprimido e evita a formação de coágulos sanguíneos ao impedir o fator Xa e restringir a formação de trombina. O tratamento geralmente dura pelo menos 3 meses e envolve tomar apixabana duas vezes ao dia.
Meias de compressão
O uso de meias de compressão ajuda a prevenir dores e inchaço na panturrilha e reduz o risco de desenvolvimento de úlceras após TVP. Eles também podem ajudar a prevenir a síndrome pós-trombótica. Trata-se de um dano ao tecido das pernas causado pelo aumento da pressão venosa que ocorre quando uma veia é bloqueada por um coágulo e o sangue é desviado para as veias externas. Depois de ter TVP, as meias devem ser usadas todos os dias durante pelo menos 2 anos.
Isso ocorre porque os sintomas da síndrome pós-trombótica podem se desenvolver vários meses ou até anos após a TVP. As meias de compressão devem ser ajustadas por um profissional e sua prescrição deve ser revisada a cada 3 a 6 meses. As meias devem ser usadas o dia todo, mas podem ser retiradas antes de dormir ou à noite, enquanto você descansa com a perna levantada. Um par extra de meias de compressão também deve ser fornecido.
Exercício
Sua equipe de saúde geralmente irá aconselhá-lo a caminhar regularmente após a prescrição de meias de compressão. Isso pode ajudar a prevenir o retorno dos sintomas da TVP e pode ajudar a melhorar ou prevenir complicações da TVP, como a síndrome pós-trombótica.
Levantando a perna
Além de usar meias de compressão, você pode ser aconselhado a levantar a perna sempre que estiver descansando. Isso ajuda a aliviar a pressão nas veias da panturrilha e evita o acúmulo de sangue e líquidos na própria panturrilha. Ao levantar a perna, certifique-se de que o pé esteja mais alto que o quadril. Isso ajudará no retorno do fluxo sanguíneo da panturrilha. Colocar uma almofada sob a perna enquanto você está deitado deve ajudar a elevar a perna acima do nível do quadril. Você também pode levantar levemente a extremidade da cama para garantir que o pé e a panturrilha fiquem um pouco mais altos que o quadril.
Filtros de veia cava inferior
Embora medicamentos anticoagulantes e meias de compressão sejam geralmente os únicos tratamentos necessários para TVP, filtros de veia cava inferior (VCI) podem ser usados como alternativa. Geralmente, isso ocorre porque o tratamento anticoagulante precisa ser interrompido, não é adequado ou não está funcionando. Os filtros IVC são pequenos dispositivos de malha que podem ser colocados em uma veia. Eles prendem grandes fragmentos de um coágulo sanguíneo e impedem que ele chegue ao coração e aos pulmões.
Eles podem ser usados para ajudar a prevenir o desenvolvimento de coágulos sanguíneos nas pernas de pessoas com diagnóstico de:
▪ TVP.
▪ embolia pulmonar.
▪ múltiplas lesões graves.
As VCIs podem ser colocadas na veia permanentemente, ou tipos mais recentes de filtros podem ser colocados temporariamente e removidos após a diminuição do risco de coágulo sanguíneo. O procedimento de inserção do filtro VCI é realizado com anestesia local (onde você está acordado, mas a área está dormente). Um pequeno corte é feito na pele e um cateter (tubo fino e flexível) é inserido em uma veia no pescoço ou na região da virilha. O cateter é guiado por ultrassonografia. O filtro IVC é então inserido através do cateter e na veia.
Complicações da trombose venosa profunda
As 2 principais complicações da trombose venosa profunda (TVP) são embolia pulmonar e síndrome pós-trombótica.
Embolia pulmonar
A embolia pulmonar é a complicação mais grave da TVP. Acontece quando um pedaço de coágulo sanguíneo (TVP) se rompe e viaja pela corrente sanguínea até os pulmões, onde bloqueia um dos vasos sanguíneos. Em casos graves, isso pode ser fatal. Se o coágulo for pequeno, pode não causar sintomas. Se for de tamanho médio, pode causar dores no peito e dificuldades respiratórias. Um coágulo grande pode causar o colapso dos pulmões, resultando em insuficiência cardíaca, que pode ser fatal. Cerca de uma em cada 10 pessoas com TVP não tratada desenvolve embolia pulmonar grave.
Síndrome pós-trombótica
Se você teve TVP, pode desenvolver sintomas de longo prazo na panturrilha, conhecidos como síndrome pós-trombótica. Isto afeta cerca de 20-40% das pessoas com histórico de TVP. Se você tiver TVP, o coágulo sanguíneo na veia da panturrilha pode desviar o fluxo sanguíneo para outras veias, causando um aumento na pressão.
Isso pode afetar os tecidos da panturrilha e causar sintomas, incluindo:
▪ Dor na panturrilha.
▪ Inchaço.
▪ Uma erupção na pele.
▪ Úlceras na panturrilha (em casos graves).
Quando uma TVP se desenvolve na veia da coxa, há um risco aumentado de ocorrência de síndrome pós-trombótica. Também é mais provável que ocorra se você estiver acima do peso ou se tiver tido mais de uma TVP na mesma perna.
Prevenção de trombose venosa profunda
Se você for internado no hospital ou estiver planejando ir ao hospital para uma cirurgia, o risco de desenvolver um coágulo sanguíneo enquanto estiver lá será avaliado. A cirurgia e alguns tratamentos médicos podem aumentar o risco de desenvolver TVP, consulte as causas da TVP para obter mais informações. Se você corre o risco de desenvolver TVP, sua equipe de saúde pode tomar uma série de medidas para prevenir a formação de coágulos sanguíneos.
Antes de ir para o hospital
Se você for ao hospital para fazer uma operação e estiver tomando pílula anticoncepcional combinada ou terapia de reposição hormonal (TRH), será aconselhado a interromper temporariamente a medicação quatro semanas antes da operação. Da mesma forma, se você estiver tomando medicamentos para prevenir coágulos sanguíneos, como aspirina, pode ser aconselhado a parar de tomá-los uma semana antes da operação. Há menos risco de contrair TVP quando se recebe uma anestesia local em comparação com uma anestesia geral. O seu médico discutirá se é possível receber uma anestesia local.
Enquanto você está no hospital
Há uma série de coisas que sua equipe de saúde pode fazer para ajudar a reduzir o risco de contrair TVP enquanto você estiver no hospital. Por exemplo, eles garantirão que você beba o suficiente para não ficar desidratado e também o incentivarão a se movimentar assim que puder. Dependendo dos fatores de risco e das circunstâncias individuais, vários medicamentos diferentes podem ser usados para ajudar a prevenir a TVP.
Por exemplo:
▪ Medicamentos anticoagulantes, como etexilato de dabigatrana ou fondaparinux sódico, que são frequentemente usados para ajudar a prevenir coágulos sanguíneos após certos tipos de cirurgia, incluindo cirurgia ortopédica.
▪ Heparina de baixo peso molecular (HBPM): frequentemente usada em muitos casos para ajudar a prevenir coágulos sanguíneos, inclusive durante e logo após a gravidez.
▪ Heparina não fracionada (HNF): frequentemente usada em pessoas com insuficiência renal grave ou insuficiência renal estabelecida.
Meias de compressão ou dispositivos de compressão também são comumente usados para ajudar a manter a circulação do sangue nas pernas. As meias de compressão são usadas em volta dos pés, parte inferior das pernas e coxas, e bem ajustadas para estimular o sangue a fluir mais rapidamente pelo corpo. Os dispositivos de compressão são infláveis e funcionam da mesma forma que as meias de compressão, inflando em intervalos regulares para apertar as pernas e estimular o fluxo sanguíneo. Sua equipe de saúde geralmente irá aconselhá-lo a caminhar regularmente após a prescrição de meias de compressão. Manter-se móvel pode ajudar a prevenir o retorno dos sintomas da TVP e pode ajudar a prevenir ou melhorar as complicações da TVP, como a síndrome pós-trombótica.
Quando você sai do hospital
Pode ser necessário continuar a tomar medicamentos anticoagulantes e usar meias de compressão ao sair do hospital. Antes de sair, a sua equipe de saúde deverá aconselhá-lo sobre como utilizar o tratamento, durante quanto tempo continuar a utilizá-lo e quem contactar se tiver algum problema.
Mudanças de estilo de vida
Você pode reduzir o risco de contrair TVP fazendo mudanças em seu estilo de vida, como:
▪ Não fumar.
▪ Comer uma dieta saudável e equilibrada.
▪ Fazendo exercícios regularmente.
▪ Manter um peso saudável ou perder peso se você for obeso.
Viajando
Consulte o seu médico de família antes de viagens de longa distância se você corre o risco de contrair uma TVP ou se já teve uma TVP no passado. Se você estiver planejando uma viagem de longa distância de avião, trem ou carro (viagens de seis horas ou mais), certifique-se de:
▪ Beba bastante água.
▪ Evite beber quantidades excessivas de álcool porque pode causar desidratação.
▪ Evite tomar pílulas para dormir porque podem causar imobilidade.
▪ Realizar exercícios simples para as pernas, como flexionar regularmente os tornozelos.
▪ Faça caminhadas curtas ocasionais sempre que possível, por exemplo, durante escalas para reabastecimento.
▪ Use meias elásticas de compressão.
Seguro de viagem
Se você estiver viajando para o exterior, é muito importante garantir que você esteja preparado caso você ou um membro da família adoeça. Certifique-se de ter um seguro de viagem completo para cobrir os custos de quaisquer cuidados de saúde que possa precisar enquanto estiver no exterior. Isto é particularmente importante se você tiver uma condição médica pré-existente, como câncer ou doença cardíaca, que pode aumentar o risco de desenvolver TVP. A TVP pode ser uma doença muito grave e é importante que você receba assistência médica o mais rápido possível. O tratamento imediato da TVP ajudará a minimizar o risco de complicações.
Fonte: NHS INFORM.
